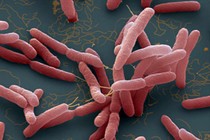
<div> <p style="text-align: justify;">Bé Việt 5 tuổi, sốt 38,5 độ kèm đau bụng, được đưa vào Bệnh viện Nhi Trung ương ngày 28/10. Ba ngày sau bé tử vong với chẩn đoán sốc nhiễm khuẩn huyết. Kết quả nuôi cấy máu sau đó xác định trẻ dương tính với vi khuẩn Burkholderia pseudomallei gây bệnh Whitmore.</p> <p style="text-align: justify;">Ngày 10/11, đến lượt con trai út của gia đình là bé Trần Quang Hà 19 tháng tuổi được đưa vào Bệnh viện Nhi Trung ương với các triệu chứng tương tự.</p> <p style="text-align: justify;">Phó giáo sư Trần Minh Điển, Phó Giám đốc Bệnh viện Nhi Trung ương cho biết khi vào viện, bé Hà vẫn tỉnh táo, sốt, thỉnh thoảng rét run. Được điều trị kháng sinh, tình trạng bé cải thiện nhưng 4 ngày sau chuyển nặng, suy đa tạng, sốc nhiễm khuẩn và tử vong ngày 16/11. Kết quả cấy máu cho thấy bé Hà cũng dương tính với vi khuẩn Burkholderia pseudomallei. </p> <p style="text-align: justify;">Theo phó giáo sư Điển, các kết quả kiểm tra hệ miễn dịch, chức năng bạch cầu hạt của bé Hà đều trong giới hạn bình thường, tức không có bệnh lý. Bệnh viện chưa tiếp cận được các xét nghiệm sâu hơn liên quan đến gene.</p> <p style="text-align: justify;">Tiến sĩ Tạ Anh Tuấn, Trưởng khoa Điều trị tích cực, Bệnh viện Nhi Trung ương, cho biết trong suốt 30 năm hành nghề y, đây là lần đầu tiên ông gặp 2 ca bệnh whitmore liên tiếp trong cùng một gia đình.</p> <p style="text-align: justify;">Trước đó, vào đầu tháng 4, chị gái của 2 bé này, 7 tuổi, tử vong tại Bệnh viện Xanh Pôn với chẩn đoán nhiễm khuẩn huyết hoại tử đường ruột. Bé Trang cũng có biểu hiện ban đầu là sốt cao. Bé không được xét nghiệm Whitmore nên hiện không xác định nguyên nhân tử vong có liên quan đến bệnh này. </p> <p style="text-align: justify;">Hiện tại, chuyên gia Trung tâm Kiểm soát bệnh tật TP Hà Nội đã về địa phương để điều tra dịch tễ. Gia đình được nhân viên y tế hướng dẫn thực hiện ăn chín, uống sôi và sử dụng nước máy.</p> <p style="text-align: justify;">Vi khuẩn Whitmore sống ở trong đất và lây nhiễm sang người qua tiếp xúc trực tiếp các vết trầy xước da với đất nhiễm khuẩn. Khi đi vào cơ thể, vi khuẩn tấn công các bộ phận của cơ thể. Dạng phổ biến nhất là tấn công phổi. Bên cạnh đó vi khuẩn có thể gây áp xe cơ quan nội tạng như gan, thận, tim hoặc ngoài da, cơ, viêm xương khớp, viêm tuyến lệ, viêm tuyến nước bọt mang tai, viêm tai giữa, viêm màng não, sưng hạch cổ, viêm tuyến sinh dục tiết niệu, viêm tuyến tiền liệt, viêm tinh hoàn...</p> <p style="text-align: justify;">Whitmore có bệnh cảnh lâm sàng rất đa dạng, tiến triển nhanh và có thể cướp đi mạng sống bệnh nhân chỉ sau 48 giờ. Chẩn đoán Melioidosis dựa trên các xét nghiệm vi sinh học trong máu, mủ, nước tiểu, đờm, hoặc tại phần da bị tổn thương.</p> <p style="text-align: justify;">Điều trị bệnh Whitmore hết sức khó khăn. Bệnh nhân thường phải dùng kháng sinh tấn công liều cao tĩnh mạch kéo dài liên tục trong ít nhất khoảng 2-4 tuần, sau đó dùng kháng sinh duy trì khoảng từ 3 đến 6 tháng.</p> <p style="text-align: justify;">Nếu không được điều trị đúng liều, đúng phác đồ và theo dõi sát sao, bệnh dễ tái phát, sức khỏe suy kiệt dần, bệnh nhân tử vong dù đã được chẩn đoán đúng. Tỷ lệ tử vong trên 40%.</p> <p style="text-align: justify;">Mỗi năm Việt Nam có khoảng 10.000 ca nhiễm bệnh và khoảng 5.000 ca tử vong. Gần đây nhiều ca bệnh Whitmore được ghi nhận ở Nghệ An, Yên Bái, Thái Nguyên, Hà Tĩnh...</p> <p style="text-align: justify;"><em>Tên nhân vật trong bài đã được thay đổi.</em></p> </div> <p style="text-align: justify;"> </p>